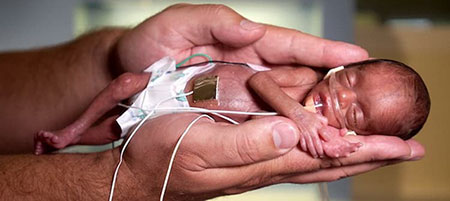
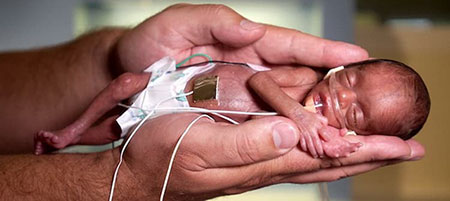
آفتاب یزد – شهین نجفی کشایه: بارداری طبیعی حدود چهل هفته طول میکشد و اگر بارداری کمتر از ۳۷ هفته باشد، نوزاد را نارس یا زودرس مینامند. این هفتههای آخر بارداری برای افزایش وزن نوزاد و رشد کامل اندامهای حیاتی همانند مغز و ریه بسیار مهم هستند. به همین دلیل، نوزاد نارس ممکن است با […]
آفتاب یزد – شهین نجفی کشایه: بارداری طبیعی حدود چهل هفته طول میکشد و اگر بارداری کمتر از ۳۷ هفته باشد، نوزاد را نارس یا زودرس مینامند. این هفتههای آخر بارداری برای افزایش وزن نوزاد و رشد کامل اندامهای حیاتی همانند مغز و ریه بسیار مهم هستند. به همین دلیل، نوزاد نارس ممکن است با مشکلات پزشکی در کوتاه مدت و بلند مدت مواجه شود بنابراین این نوزادان نیاز به مراقبتهای ویژهای دارند تا بتوانند سلامتی شان به خطر نیفتد لذا با توجه به اهمیت موضوع آفتاب یزد در این باره با دکتر مهدی افشاری، متخصص اطفال و دکتر حمید شیخ الاسلامی، متخصص اطفال و دکتر اعظم السادات موسوی، متخصص زنان و زایمان گفتگو کرده است.
دکتر افشاری در این باره میگوید: نوزادان نارس زودتر از نوزادان رسیده و کامل به دنیا میآیند. اگر بارداری کمتر از ۳۷ هفته طول بکشد، نوزاد نارس خواهد بود اما نوزادان رسیده ۳۷ تا ۴۲ هفته پس از آخرین قاعدگی مادر متولد میشوند.
وی ادامه داد: هفتههای نهایی قبل از تولد در رحم مادر برای بالا رفتن وزن نوزاد و رشد کامل اندامهای حیاتی مختلف از جمله مغز و ریه بسیار مهم است. به همین دلیل است که نوزادان نارس مستعد ابتلا به بیماریهای مختلفاند و باید مدت بیشتری در بیمارستان بستری شوند. نوزاد نارس به عارضههای طولانی مدتی مانند ناتواناییهای یادگیری یا جسمی نیز مبتلا میشوند.
این متخصص اطفال بیان کرد: ابتلا مادر به برخی عارضهها احتمال زایمان زودرس را افزایش میدهد که عبارتند از دیابت، ناراحتیهای قلبی، بیماریهای کلیوی و فشار خون بالا.
وی اظهار کرد عاملهایی که در دوران بارداری احتمال زایمان زودرس را افزایش میدهد، عبارت است از تغذیه نامناسب قبل از بارداری و در طول بارداری، سیگار کشیدن، مصرف مواد مخدر یا نوشیدن الکل در دوران بارداری، عفونتهای خاص مانند عفونتهای مجاری ادراری و غشاء آمنیوتیک، داشتن سابقه زایمان زودرس، ناهنجاریهای رحم، ضعیف بودن دهانه رحم و زود باز شدن آن و همچنین احتمال زایمان زودرس در سنین کمتر از ۱۷ و بالاتر از ۳۵ سال بیشتر است.
دکتر افشاری توضیح داد: زایمان زودرس به این معنا است که جنین زمان کافی برای رشد در رحم و سازگار شدن با زندگی خارج از رحم نداشته است.
این متخصص اطفال تشریح کرد: نشانههای نارس بودن نوزاد عبارت است از کوچک بودن نوزاد و سر بزرگی که با این جثه کوچک تناسب ندارد، نوک تیز بودن اعضاء بدن، موهایی کرک مانند که بخش اعظم بدن نوزاد را میپوشاند، پایین بودن دمای بدن به دلیل کمبود ذخایر چربی در بدن به ویژه بلافاصله پس از زایمان در اتاق زایمان، تنفس دشوار نوزاد، نداشتن واکنشهای لازم برای مکیدن و بلع که دشواریهای تغذیهای را برای نوزاد به دنبال دارد.
وی ادامه داد: از آنجایی که اندامهای داخلی نوزادان نارس کاملاً برای عملکرد مستقل آماده نیست، این نوزادان مستعد ابتلا به مشکلات متعددی هستند. در کل هر چه نوزاد زودتر از موعد به دنیا بیاید، احتمال بروز عوارض بیشتر خواهد بود. وی مطرح کرد: نوزاد نارس مستعد ابتلا به مشکلات متعددی است که عبارتند از زردی، انتروکولیت نکروزان، آپنه، کمخونی، فشار خون پایین، سندروم زجر تنفسی، دیسپلازی برونکوپولمونری، عفونت، مجرای شریانی باز و رتینوپاتی.
دکتر افشاری گفت: یکی از عارضههای قابل درمان که در ۸۰ درصد از نوزادان نارس مشاهده میشود، زردی است. بیلی روبین مادهای است که در اثر متلاشی شدن معمول گلبولهای قرمز به دست میآید، بالا بودن میزان بیلی روبین باعث ابتلا به زردی و یرقان میشود. نوزادان مبتلا به یرقان پوستشان و سفیدی چشمهایشان به رنگ زرد درمیآید.
این متخصص اطفال عنوان کرد:”انتروکولیت نکروزانیکی” از جدیترین بیماریهای روده در میان نوزادان نارس است و زمانی بروز مییابد که بافتهای روده کوچک یا بزرگ آسیب ببیند یا شروع به از بین رفتن کند. در نتیجه روده ملتهب یا در موارد نادر سوراخ میشود. در این شرایط روده دیگر نمیتواند مواد زائد را نگه دارد، در نتیجه باکتریها و مواد زائد از روده عبور میکند و وارد جریان خون یا حفره شکم میشود. به این ترتیب نوزاد بسیار بیمار میشود و ممکن است دچار عفونتی مرگبار گردد.
وی تصریح کرد:آپنه یکی از عوارض شایع در میان نوزادان نارس است. در طول حمله آپنه تنفس نوزاد قطع میشود، ضربان قلب وی کاهش مییابد و پوستاش کبود، مایل به بنفش یا رنگ پریده میشود. آپنه یا وقفه تنفسی معمولاً پیآمد رشد ناقص ناحیههایی از مغز است که تنفس را تحت کنترل دارند. تقریباً تمام نوزادانی که در هفته سیام یا زودتر متولد میشوند، با مشکل وقفه تنفسی روبرو میشوند. حملههای آپنه با بالا رفتن سن کاهش مییابد.
دکتر افشاری خاطرنشان کرد: در خون بسیاری از نوزادان نارس گلبولهای قرمز کافی برای رساندن اکسیژن به تمام نقاط بدن وجود ندارد. این عارضه که با اصطلاح کمخونی یا آنمی از آن یاد میشود، به سادگی با توجه به آزمایش خون تشخیص داده میشود. شدت کمخونی و تعداد گلبولهای قرمز تولید شده در آزمایش خون مشخص میشود.
این متخصص اطفال میگوید: فشار خون پایین عارضه نسبتاً شایعی است که مدت کوتاهی پس از تولد بروز مییابد. از علل پایین بودن فشار خون میتوان به عفونت، خونریزی، کاهش مایعات بدن یا داروهایی اشاره کرد که مادر قبل از زایمان مصرف کرده است. فشار خون پایین با افزایش مصرف مایعات یا تجویز دارو درمان میشود. نوزادانی که به دلیل خونریزی فشار خون پایین دارند، خون دریافت میکنند.
وی اذعان داشت: یکی از شایعترین مشکلاتی که بلافاصله پس از تولد در نوزادان نارس مشاهده میشود، مشکلات تنفسی است. مشکلات تنفسی در نوزادان نارس دلایل بسیاری دارد اما شایعترین آنها سندرم زجر تنفسی است که در اثر ابتلا به آن ریههای نوزادان نارس به اندازه کافی ماده مهمی به نام سورفکتانت تولید نمیکند.
دکتر افشاری افزود:سورفکتانت انبساط مناسب سطح داخلی ریه را پس از خروج نوزاد از رحم و متولد شدن ممکن میکند. خوشبختانه سندرم زجر تنفسی قابل درمان است و بسیاری از نوزادان به خوبی این عارضه را
پشت سر میگذارند.
این متخصص اطفال یادآور شد: دیسپلازی برونکوپولمونری یا بیماری مزمن ریوی یکی از مشکلات شایع ریوی در میان نوزادان نارس، به ویژه نوزادان با وزن کمتر از یک کیلوگرم است. سازوکار دقیق این بیماری هنوز مشخص نیست اما متولد شدن بسیار زود نوزاد، سندرم زجر تنفسی شدید، عفونتهای قبل و بعد از تولد و استفاده درازمدت از ماسک اکسیژن یا دستگاه تنفس مصنوعی برای درمان بیماری ریوی باعث ابتلا به این بیماری میشود.
عفونت خطر بزرگی برای نوزادان نارس است
وی مطرح کرد: عفونت خطر بزرگی برای نوزادان نارس است زیرا نوزادان نارس به خوبی نوزدان دوره کامل نمیتوانند با میکروبهای عامل بیماریهای جدی مقابله کنند. عفونت قبل از زایمان، حین زایمان یا پس از آن از مادر به نوزاد منتقل میشود بنابراین احتمال عفونی شدن هر نقطه از بدن نوزاد وجود دارد.
دکتر افشاری افزود: دلیل شستن مرتب دست در بخش مراقبتهای ویژه نوزادان به کاهش رساندن احتمال عفونت است. عفونتهای باکتریایی را میتوان با آنتی بیوتیک درمان کرد و برای درمان عفونتهای ویروسی و قارچی داروهای دیگری تجویز میشود.
وی تشریح کرد: مجرای شریانی قلب، رگی است که جزء مهمی از دستگاه گردش خون جنین محسوب میشود و بایپس خون از ریهها را ممکن میکند چون اکسیژن خون از مادر گرفته میشود و از هوای تنفسی به دست نمیآید. مجرای شریانی قلب در نوزادان دوره کامل مدت کوتاهی پس از تولد بسته میشود، اما در نوزادان نارس معمولاً باز است که در چنین شرایطی خون اضافی وارد ریهها میشود و به مشکلات تنفسی و گاهی از کار افتادن قلب دامن میزند.
این متخصص اطفال متذکر شد: چشمهای نوزادان نارس پس از تولد بسیار آسیبپذیر است. ریتنوپاتی نوزادان نارس، عارضهای جدی است که در اثر رشد غیرعادی عروق خونی چشم بروز مییابد. حدود ۷ درصد از نوزادان با وزن ۱۲۵۰ گرم یا کمتر به ریتنوپاتی مبتلا میشوند. شدت این آسیب متغیر است، آسیب دیدگی گاهی خفیف است و کودک باید از عینک استفاده کند و گاهی شدید است و منجر به نابینایی نوزاد میشود.
دکتر افشاری اشاره کرد: پزشکان غالباً سعی میکنند که زایمان را با تجویز دارو برای مادر به تاخیر بیندازند و از زایمان زودرس جلوگیری کنند اما اگر نتوان از زایمان زودرس جلوگیری کرد یا لازم باشد نوزاد زودتر به دنیا آورده شود، پزشک شرایط را برای یک زایمان پرخطر آماده میکند. مادر باید به بیمارستانی برود که دارای بخش مراقبتهای ویژه نوزادان است. به این ترتیب اطمینان حاصل میشود که نوزاد بلافاصله پس از تولد مراقبتهای لازم را دریافت میکند.
این متخصص اطفال اضافه کرد: مراقبتهای بیمارستانی در چند روز و چند هفته نخست پس از تولد نوزاد نارس بر حمایت از رشد اندامهای حیاتی متمرکز است. نوزاد در انکوباتور در دمای کنترل شده نگهداری میشود. ضربان قلب، تنفس و میزان اکسیژن خون نوزاد تحت نظر گرفته میشود. هفتهها یا ماهها طول میکشد تا نوزاد بتواند بدون دستگاه زندگی کند.
وی مطرح کرد: بسیاری از نوزادان نارس چون هنوز هماهنگی لازم را برای بلع و مکیدن ندارند، نمیتوانند از راه دهان تغذیه کنند. این نوزادان مواد مغذی لازم را از راه سرم یا لولهای دریافت میکنند که از راه بینی یا دهان وارد شکم میشود. پس از آن که نوزاد به اندازه کافی برای بلع و مکیدن قوی شد، میتواند شیر را از شیشه یا سینه مادر بمکد.
دکتر افشاری ابراز داشت: نوزادان نارسی که ریههایشان به طور کامل رشد نکرده است، اکسیژن دریافت میکنند. برحسب توانایی نوزاد برای تنفس مستقل، روشهای مختلفی برای تحویل اکسیژن به نوزاد به کار برده میشود که شامل دستگاه تنفس مصنوعی یا ونتیلاتور، فشار مثبت مداوم بر مجراهای عبور هوا و کلاهک اکسیژن است.
این متخصص اطفال گفت: نوزادان نارس معمولاً زمانی از بیمارستان مرخص میشوند که بتوانند از شیشه یا سینه مادر شیر بمکند، بتوانند بدون کمک نفس بکشند و وزن و دمای بدنشان به حد مناسب برسد.
پیشگیری از زایمان زودرس اصلیترین روش جلوگیری از بروز زجر تنفسی است
در ادامه نیز دکتر شیخ الاسلامی در اینباره خاطرنشان کرد: بارداری کامل چهل هفته طول میکشد و جنین در این فرصت به طور کامل رشد میکند. اندامهای جنین در هفته چهلم معمولاً کاملاً رشد کرده است و اگر نوزاد زودتر از موعد مقرر متولد شود یعنی نارس باشد، رشد ریههایش هنوز کامل نشده است.
وی ادامه داد: ریههای نوزاد نارس نمیتواند به خوبی عمل کند و از آنجایی که داشتن ریههای سالم برای سلامت کلی بدن ضروری و حیاتی است، نوزاد نارس با مشکل روبرو میشود.
این متخصص اطفال اشاره کرد: سندرم دیسترس تنفسی یا سندرم زجر تنفسی در نوزادانی بروز مییابد که ریههایشان هنوز به طور کامل رشد نکرده است. سندرم زجر تنفسی در اصل پیآمد عدم وجود ماده لغزندهای به نام سورفاکتانت در ریهها است. این ماده به ریهها کمک میکند تا پر از هوا شوند و کیسههای هوا را در حالت باد شده نگه میدارد.
وی ادامه داد: سورفاکتانت زمانی در ریهها وجود دارد که رشد آنها کامل شده باشد. سندرم زجر تنفسی نوزادان گاهی از مشکلات ژنتیکی تاثیرگذار بر رشد ریه نشأت میگیرد.
دکتر شیخ الاسلامی عنوان کرد: علائم زجر تنفسی در اکثر موارد چند دقیقه پس از تولد بروز مییابد. با این حال علائم گاهی تا چند ساعت مشاهده نمیشود.
این متخصص اطفال افزود: علائم سندرم دیسترس تنفسی عبارت است از متمایل به آبی بودن رنگ پوست و غشاهای مخاطی، بروز وقفه تنفسی کوتاه (آپنه نوزادی)،کاهش خروج ادرار، خرخر و ناله کردن نوزاد، پهن شدن بینی نوزاد که نشاندهنده تلاش نوزاد برای نفس کشیدن است، تنفس سریع، تنفس کم عمق،تنگی نفس و خس خس سینه نوزاد هنگام تنفس و حرکتهای غیرعادی تنفسی مانند به عقب کشیده شدن عضلههای قفسه سینه حین تنفس.
وی متذکر شد: در اکثر موارد دیسترس تنفسی در نوزادانی دیده میشود که پیش از هفته سی و هفتم متولد میشوند. هر چه رشد ریهها ناقصتر باشد، احتمال بروز این مشکل پس از تولد بالاتر خواهد بود. این عارضه در نوزادان ترم کامل یعنی متولد شده در هفته چهلم بارداری نادر است.دکتر شیخ الاسلامی ادامه داد: دیگر عاملهای خطر افزایشدهنده ابتلا به سندرم زجر تنفسی عبارت است از سابقه ابتلا خواهر یا برادر به سندرم زجر تنفسی،ابتلا مادر به دیابت، سزارین، مشکلات بارداری که جریان خون را در بدن نوزاد کاهش میدهد، بارداری چندقلویی و زایمان سریع. این متخصص اطفال گفت: متخصص اطفال سندرم زجر تنفسی را معمولاً با بهرهگیری از ترکیبی از روشها تشخیص میدهد که عبارتند از ظاهر، رنگ و تلاش نوزاد برای تنفس زیرا این علائم نشاندهنده نیاز نوزاد به اکسیژن است.
وی افزود: انجام رادیوگرافی از قفسه سینه برای دیدن ریهها، انجام آزمایش بررسی گازهای خون (آزمایش برای تعیین اکسیژن، دی اکسید کربن و اسید موجود در خون سرخرگی) و الکتروکاردیوگرافی (نوار قلب) نیز برای تشخیص عارضه سندرم زجر تنفسی ممکن است نیاز باشد.
دکتر شیخ الاسلامی مطرح کرد: اگر احتمال زایمان زودرس پیش از هفته سی و چهارم بارداری وجود داشته باشد، درمان سندرم دیسترس تنفسی قبل از زایمان شروع میشود. چند روز قبل از زمان احتمالی زایمان دو تزریق حاوی نوعی داروی کورتیکو استروئیدی در یک روز بر روی مادر انجام میشود. داروی کورتیکو استروئیدی رشد ریههای نوزاد را تحریک میکند.
این متخصص اطفال گفت: درمان سندرم زجر تنفسی پس از تولد اگر از کورتیکو استروئید استفاده نشود یا این دارو در پیشگیری از دیسترس تنفسی موثر نباشد، نوزاد به بخش مراقبت از نوزادان منتقل میشود. اگر علائم خفیف باشد، نوزاد فقط به اکسیژن بیشتری نیاز دارد که معمولاً از راه لوله تنفسی بینی یا انکوباتور دریافت میکند.
وی اظهار کرد: برای این که رنگ نوزادان مبتلا به سندرم زجر تنفسی صورتی بماند، نوزاد به اکسیژن بیشتری نیاز خواهد داشت که آن را از روشهای مختلفی دریافت میکند که شامل اکسیژن مکمل (مقدار بیشتر اکسیژن)، با قرار دادن هود (کلاهک) پلاستیکی روی قفسه سینه و سر نوزاد و با استفاده از کانولای بینی (لوله کوچکی که در بینی قرار داده میشود و اکسیژن را وارد بینی میکند.) است.
دکتر شیخ الاسلامی ادامه داد: وقتی لوله تنفسی داخل نای جنین قرار داده میشود روش انتوباسیون یا لولهگذاری نام دارد. استفاده از لوله تنفسی در صورتی ضرورت مییابد که نوزاد خودش نتواند به خوبی نفس بکشد. نوزاد از طریق لوله تنفسی به ونتیلاتور متصل میشود، تا تنفسش آسانتر شود.
وی افزود: اگر علائم شدیدتر باشد، نوزاد به دستگاه تنفس مصنوعی متصل میشود تا دستگاه به تنفساش کمک کند. این درمانها غالباً بلافاصله پس از تولد در بخش زایمان و قبل از انتقال به بخش نوزادان شروع میشود.
این متخصص اطفال اضافه کرد: در صورت نیاز به دستگاه فشار جریان هوای مثبت دائمی، دستگاه مکانیکی تنفسی جریان هوای مداوم یا اکسیژن را وارد مجراهای عبور هوا میکند تا گذرگاههای هوای ظریف داخل ریهها را باز نگه دارد.وی متذکر شد: روش جایگزینی سورفاکتانت با سورفاکتانت مصنوعی اگر ظرف شش ساعت نخست پس از تولد انجام شود، موثرترین درمان سندرم زجر تنفسی خواهد بود. جایگزینی سورفاکتانت شدت سندرم دیسترس تنفسی را کاهش میدهد. سورفکتانت گاهی به عنوان درمان پیشگیرانه به نوزادانی داده میشود که احتمال بروز دیسترس تنفسی در آنها بسیار بالا است. دکتر شیخ الاسلامی افزود: سورفاکتانت در بقیه موارد روشی نجاتدهنده است. دارو به صورت پودر با آب استریل مخلوط میشود و از راه لوله تنفسی (ET) به نوزاد داده میشود. سورفاکتانت معمولاً در چند دوز به نوزاد داده میشود. این متخصص اطفال اذعان داشت: برخی نوزادان مبتلا به زجر تنفسی فقط تا چند روز برای تنفس به کمک نیاز دارند، حال آن که بقیه نوزادان بسیار نارس، تا چند هفته یا حتی چند ماه به کمک نیاز دارند. نوزادان نارس غالباً به دلیل مشکلات متعدد باید در بیمارستان بستری شوند و پس از رسیدن به وضعیت مساعد مرخص میشوند. درهر حال مدت زمان بستری شدن نوزاد تا حد زیادی به زمان متولد شدن وی و میزان نارس بودناش بستگی دارد.
وی متذکر شد: پیشگیری از زایمان زودرس اصلیترین روش جلوگیری از بروز زجر تنفسی محسوب میشود اما اگر راهی برای پیشگیری از زایمان زودرس وجود نداشته باشد، مادر قبل از زایمان کورتیکواستروئید دریافت میکند. این داروها احتمال بروز سندرم دیسترس تنفسی و شدت آن را کاهش میدهد.
دکتر شیخ الاسلامی ادامه داد: داروهای استروئیدی غالباً در بازه زمانی هفته بیست و چهارم تا سی و چهارم بارداری به بانوانی داده میشود که احتمال دارد زایمان زودرس داشته باشند. کورتیکواستروئید گاهی در هفته سی و هفتم نیز تزریق میشود اما اگر زایمان بسیار سریع یا غیرمنتظره باشد، ممکن است فرصتی برای تزریق استروئید پیش نیاید یا داروی تزریق شده زمان برای تاثیرگذاری نداشته باشد.وی عنوان کرد: سندرم دیسترس تنفسی نوزادان غالباً دو تا چهار روز پس از تولد تشدید میشود و پس از آن عموماً به تدریج بهبود مییابد. برخی نوزادان دچار سندرم زجر تنفسی شدید از دنیا میروند و مرگ نوزاد غالباً بین روز دوم تا هفتم رخ میدهد. دکتر شیخ الاسلامی گفت: سندرم زجر تنفسی به دلیل تحمیل برخی شرایط، عارضههای بلندمدت را ایجاد میکند که عبارتند از اکسیژن بیش از حد، تحمیل فشار شدید به ریهها، وخیمتر شدن زجر تنفسی به دلیل اینکه التهاب ایجاد شده آسیب دیدن مغز یا ریه را در پی دارد و دورههایی که مغز یا دیگر اندامها اکسیژن کافی دریافت نمیکند.
زایمان زودرس، در هفته سی و هفتم بارداری اتفاق میافتد
در ادامه نیز دکتر موسوی در اینباره ابراز داشت: زایمان زودرس، به زایمانی اطلاق میشود که کودک سه هفته زودتر از زمان تخمین زده شده به دنیا میآید. به عبارتی، زایمان زودرس، زایمانی است که در هفته سی و هفتم بارداری اتفاق میافتد.وی عنوان کرد: نوزادان زودرس، به خصوص آنهایی که بسیار زود به دنیا میآیند با عوارض و مشکلاتی روبرو خواهند بود. حتی در برخی موارد، ممکن است نوزادی قبل از هفته بیست و پنجم بارداری نیز به دنیا بیاید اما در بیشتر موارد، زایمان زودرس ما بین هفته سی و چهار تا سی و شش بارداری اتفاق خواهد افتاد.این متخصص زنان و زایمان مطرح کرد: ممکن است نوزاد نارس علائم خفیف و عوارض بارزی را داشته باشد. برخی علائم نوزاد نارس عبارت است از داشتن جثه کوچک و بزرگ بودن سر، پوشیده شدن بخش وسیعی از بدن با مو، پایین بودن دمای بدن به خصوص بلافاصله بعد از تولد و در اتاق عمل، مشکلات تنفسی و عدم واکنش به مکیدن و یا بلع که میتواند منجر به مشکلات تغذیهای شود.وی متذکر شد: با این که علت اصلی زایمان زودرس به طور کامل مشخص نیست، اما برخی عوامل موثر عبارتند از داشتن سابقه زایمان زودرس، بارداری چند قلویی، فاصله شش ماهه ما بین دو بارداری، بارداری به روش لقاح خارج رحمی، مشکلات مربوط به رحم، دهانه رحم و جفت، برخی عفونت ها، برخی اختلالات مزمن مانند فشار خون بالا و دیابت، چاقی و یا لاغری مفرط، استرسهای شدید و سقط جنینهای مکرر.دکتر موسوی اذعان داشت: در هفتههای اول زایمان زودرس، شاهد بروز عوارضی از قبیل مشکلات تنفسی، مشکلات قلبی، مشکلات مغزی، مشکلات مربوط به کنترل دمای بدن، مشکلات مربوط به سیستم ایمنی، مشکلات خونی خواهیم بود اما عوارض طولانی مدت این نوع زایمان میتواند شامل فلج مغزی، مشکلات یادگیری، مشکلات بینایی و شنوایی، مشکلات رفتاری و یا تاخیر در رشد، مشکلات سلامتی مزمن باشد.
این متخصص زنان و زایمان گفت: بعد از این که نوزاد نارس به مراقبتهای ویژه منتقل میشود، یک سری آزمایشات و تستها انجام خواهد شد. (طیف ۲۵ تا ۳۷ هفته پره ترم تلقی میشود اما تمامی نوزادان نارس الزاما به مراقبتهای ویژه منتقل نمیشوند و بر اساس سن، وزن، حال عمومی و علائم نوزاد، تصمیمگیری انجام میشود.)
وی مطرح کرد: از جمله آزمایشات و تستهای لازم در بخش مراقبتهای ویژه عبارتند از بررسی ضربان قلب و تنفس، فشار خون نیز به طور مرتب کنترل خواهد شد، بررسی میزان مایع ورودی و خروجی و نمونه خونی از نوزاد گرفته میشود تا سطح کلسیم، گلوکز و بیلی روبین اندازهگیری شود. سطح گلبولهای قرمز نیز به منظور بررسی آنمی و یا عفونت اندازهگیری خواهد شد و تست اکوکاردیوگرافی و اسکن اولتراسوند نیز برای بررسی دقیقتر قلب و مغز نوزاد نارس انجام خواهد شد. دکتر موسوی ابراز داشت: نوزادی که در زایمان زودرس به دنیا میآید، به مراقبتهای بیشتری نیاز دارد به طور مثال نوزاد باید در دستگاه نگهداری شود، علائم حیاتی نوزاد مانند فشار خون و ضربان قلب باید به طور مرتب بررسی شوند، تغذیه نوزاد با استفاده از لوله داخل وریدی انجام میشود، نوزاد روزانه به مقدار معینی مایعات نیاز دارد که این میزان حتما باید تحت کنترل باشد و گاهی ممکن است نیاز به تزریق خون باشد، به خصوص اگر چندین مرتبه از نوزاد خون گرفته شده باشد.این متخصص زنان و زایمان اضافه کرد: معمولا داروهایی به منظور بهبود عملکرد طبیعی ریه ها، قلب و یا گردش خون این نوزادان در نظر گرفته میشود. بسته به شرایط نوزاد، داروهای مختلفی تجویز خواهند شد که عبارتند از داروهایی به منظور درمان سندرم تنفسی، آنتی بیوتیک، در صورت وجود عفونت و یا بالا بودن احتمال بروز عفونت و داروهایی به منظور افزایش حجم ادرار.وی متذکر شد: در برخی موارد، ممکن است نیاز باشد جهت درمان برخی شرایط موجود نوزاد نارس، جراحی انجام شود. که در این خصوص، متخصص زنان و زایمان تصمیم گیرنده خواهد بود.
دکتر موسوی در پایان گفت: زمانی که نوزاد نارس بتواند به راحتی و بدون کمک دستگاه تنفس داشته باشد، به دمای بدنی ثابتی برسد، بتواند از سینه مادر تغذیه کند، وزن اضافه کند، عاری از هر گونه عفونتی باشد میتواند به منزل برگردد اما مراقبتهای لازم در منزل نیز به والدین آموزش داده خواهد شد.





























![بهترین بروکر طلا [انواع حساب “forex” برای خرید و فروش طلا]](https://aftabeyazd.ir/wp-content/uploads/2024/04/2ed36647-dca1-4376-8cf6-78a2632d830f-145x95.png)



![بهترین بروکر برای حساب سنتی “cent broker” [معرفی بروکر با کمترین اسپرد ممکن!]](https://aftabeyazd.ir/wp-content/uploads/2024/04/02dbd6b0-5c1f-4fcc-8085-ded1dca5dbee-145x95.jpg)
Sunday, 28 April , 2024